Patto per la Salute: servono 20 mila infermieri di famiglia
Vi segnaliamo questo interessante articolo uscito sulle colonne del Sole24Ore sul fabbisogno di infermieri all'interno di microteam di cura che sul territorio siano capaci di assistere da vicino pazienti e famiglie alleggerendo così il carico per gli ospedali. Questa la scommessa del ministro della Salute Roberto Speranza, che con questo strumento vorrebbe affrontare le problematiche di una società, come quella italiana, nella quale i numeri parlano chiaro: l'Italia è il secondo paese più anziano dopo il Giappone.
Segue l'articolo di Barbara GobbiLa scommessa per far fronte all’emergenza cronicità che attanaglia l’Italia, secondo Paese più anziano dopo il Giappone dove già oggi l’Ocse certifica un 20% di "over 65", è quella di attivare microteam di cura sul territorio capaci di assistere da vicino pazienti e famiglie alleggerendo il carico per gli ospedali. Una scommessa fatta propria dal ministro della Salute Roberto Speranza che l’ha appena inserita nel nuovo Patto per la salute siglato con le Regioni il 18 dicembre scorso, ma che fino a oggi si è tradotta in realtà solo a sprazzi nel Paese. Eppure «l’invecchiamento della popolazione con l’inversione della piramide demografica è il dato da cui partire per costruire il Servizio sanitario di domani – avvisa il ministro – e il territorio è la chiave per affrontare e assistere le cronicità. Questo è l’orizzonte su cui dobbiamo lavorare nei prossimi anni».
Fino a oggi una riforma organica è mancata, così come una dotazione di personale adeguata. Mentre alla partita cronicità e non autosufficienza andrebbe dedicato un piccolo esercito di professionisti esperti: nei prossimi dieci anni ben otto milioni di anziani saranno cronici gravi e di questi la metà vivranno da soli. La cronicità riguarda oggi più di 24 milioni di cittadini in Italia: un’emergenza nazionale ma anche planetaria contro la quale bisogna attrezzarsi tanto che l’Organizzazione mondiale della sanità ha dichiarato il 2020 “anno dell’infermiere” guardando a questa figura come alla chiave di volta per raggiungere gli obiettivi di copertura sanitaria universale e raccomandando di rimpolpare gli organici.
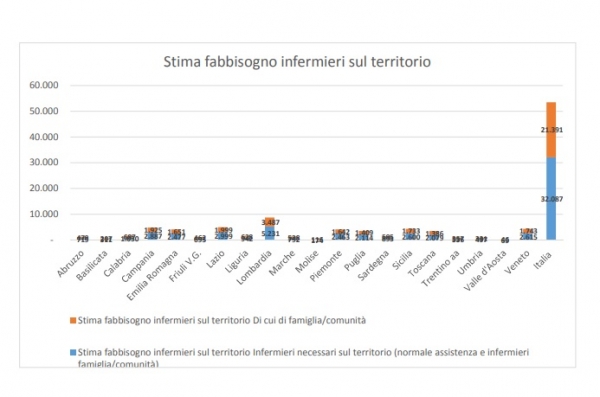
A stimare il numero di nurse che mancano per le cure primarie in Italia è la Fnopi, la Federazione nazionale degli infermieri: ne servono uno ogni 500 assistiti e cioè oltre 30mila in tutto. Di questi, 20mila infermieri di famiglia o di comunità previsti nel Patto per la salute, uno ogni 3mila cittadini circa. Questa tipologia di infermiere – spiegano dalla Federazione - dovrebbe intervenire non solo a domicilio, ma anche nelle case della salute, negli ospedali di comunità e nei distretti per gestire le persone con problemi di fragilità in collaborazione con i medici di famiglia registi del micro team.Non siamo all’anno zero: quasi 6mila infermieri di famiglia già formati dai primi corsi universitari sono al lavoro nelle Regioni che come Lombardia, Toscana e Piemonte ne hanno deliberato l’introduzione nei loro servizi sanitari, o in altre che come il Friuli Venezia Giulia, la Puglia e la Valle d’Aosta hanno avviato sperimentazioni.
Il nuovo Patto salute dà però finalmente il via a un’omogeneizzazione dei percorsi e soprattutto alla loro attivazione in tutto il Paese: «Con il Patto – spiega la presidente Fnopi Barbara Mangiacavalli – avremo finalmente la strategia nazionale che chiedevamo da anni. Ma per arrivare a coprire tutto il territorio con i numeri adeguati ora la figura dell’infermiere di famiglia va inserita a pieno titolo nella programmazione del fabbisogno formativo che negoziamo con ministero e Regioni per avere i primi effetti tra cinque-sei anni, considerando i tempi della formazione».L’identikit dell’infermiere di famiglia è intanto tracciato nelle linee guida pronte sui tavoli della Fnopi che individuano tre livelli di attività: ambulatoriale, per i pazienti a medio-bassa complessità; domiciliare, per bisogni di cura più intensi, bassi livelli di autonomia e “tutoraggio” alla famiglia o ai badanti; sociale, per il sostegno all’integrazione socio-sanitaria. L’obiettivo in tutti i casi è potenziare l’autonomia possibile con le cure ma anche con l’anticipazione dei bisogni, cooperare con il medico e il pediatra di famiglia in micro-équipe evitando il ricovero finché è possibile. L’infermiere di famiglia è in prima linea... (continua)
fonte: Sole24Ore
